男性尖锐湿疣发病部位
男性尖锐湿疣的发病部位主要集中在外生殖器及肛周区域,这些部位因温暖潮湿、皮肤黏膜薄嫩,更易成为HPV(人乳头瘤病毒)的感染和繁殖场所。以下是具体发病部位及特点的详细说明:
一、核心发病部位
阴茎
冠状沟:阴茎头与阴茎体交界处的环形沟槽,是尖锐湿疣最常见的部位之一。
龟头:阴茎头表面,可能单独出现或与冠状沟疣体融合。
包皮内侧:未行包皮环切术的男性,包皮内板因长期包裹龟头,易形成潮湿环境,促进病毒繁殖。
阴茎体:阴茎干皮肤表面,可能单独或成簇出现疣体。
尿道口:疣体可能向尿道内生长,导致排尿困难或血尿(需通过尿道镜确诊)。
阴囊
阴囊皮肤皱褶多、透气性差,HPV易在此定植,表现为单个或多个淡红色小丘疹,逐渐增大为菜花状赘生物。
肛周及肛管内
肛周皮肤:常见于同性恋或肛交行为者,疣体可能环绕肛门生长,形成“环形”病变。
肛管内:疣体可深入肛管1-2cm,需通过肛门指诊或肛镜发现,患者可能伴随便血、排便疼痛或异物感。
腹股沟区
少数情况下,疣体可能扩散至腹股沟(大腿根部与下腹部交界处),表现为散在或融合的疣状增生。
二、特殊传播途径与发病部位
口交行为
口交可能导致HPV感染口腔或咽喉,表现为口唇、舌系带、腭部或扁桃体处的疣体,但男性口腔尖锐湿疣相对少见。
间接接触传播
极少数情况下,通过接触被HPV污染的物品(如毛巾、浴盆、马桶圈)可能感染,但需满足皮肤黏膜破损、病毒量充足等条件,临床案例较少。
三、临床表现与分型
典型表现
初发期:针尖至米粒大小的淡红色丘疹,质地柔软,顶端尖锐。
进展期:丘疹逐渐增大至绿豆至黄豆大小,形成乳头状、菜花状或鸡冠状赘生物,表面湿润,易出血。
晚期:疣体融合成片,形成巨大尖锐湿疣(又称“Buschke-Lowenstein肿瘤”),可能侵犯深部组织。
亚临床感染
部分患者仅表现为局部皮肤黏膜轻微隆起或色素改变,需通过醋酸白试验(局部涂抹5%醋酸后变白)或HPV检测确诊。
潜伏期感染
从HPV感染到出现疣体通常需1-8个月(平均3个月),此期间患者无症状,但具有传染性。
四、诊断与鉴别诊断
诊断方法
临床检查:医生通过肉眼观察疣体形态、分布部位初步判断。
醋酸白试验:阳性结果(局部变白)支持尖锐湿疣诊断,但需注意假阳性(如炎症、外伤后皮肤)。
HPV检测:通过PCR或杂交捕获法检测疣体或分泌物中的HPVDNA,明确病毒型别(低危型如HPV-6、11为主)。
组织病理学检查:必要时取疣体活检,排除鲍温样丘疹病、鳞状细胞癌等病变。
鉴别诊断
珍珠状丘疹:环绕阴茎冠状沟排列的珍珠状小丘疹,无传染性,无需治疗。
系带旁腺增生:位于阴茎系带两侧的对称性小突起,为正常生理变异。
鲍温样丘疹病:表现为红褐色或色素性丘疹,可能进展为鳞状细胞癌,需病理确诊。
扁平湿疣:二期梅毒的典型表现,表现为肛周或外生殖器的扁平湿润丘疹,血清学检测(如RPR、TPPA)阳性。
五、治疗与预防建议
治疗原则
去除疣体:常用激光、冷冻、电灼、光动力疗法或外用药物(如鬼臼毒素酊、咪喹莫特乳膏)。
抗病毒治疗:口服免疫调节剂(如转移因子、胸腺肽)或局部注射干扰素,减少复发。
伴侣同步治疗:性伴侣需同时检查并治疗,治疗期间避免无保护性行为。
预防措施
接种HPV疫苗:四价或九价疫苗可预防HPV-6、11、16、18等型别感染,降低尖锐湿疣及宫颈癌、肛门癌风险。
安全性行为:正确使用避孕套,减少性伴侣数量,避免高危性行为。
个人卫生:不与他人共用毛巾、浴盆等物品,保持外生殖器清洁干燥。
定期筛查:有尖锐湿疣病史者,建议每3-6个月复查HPV及TCT(宫颈细胞学检查,女性伴侣需重点关注)。
南京优嘉病毒疣医学研究所(www.hpv111.com)提醒:网站信息仅供参考,不作为临床诊疗依据!
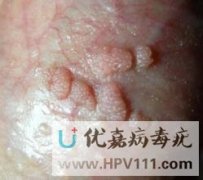



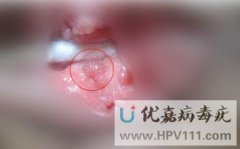


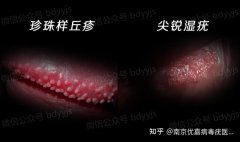 看图辨别男性珍珠疹和尖锐湿疣
看图辨别男性珍珠疹和尖锐湿疣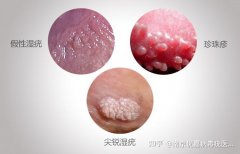 女性尖锐湿疣与假性区别图片
女性尖锐湿疣与假性区别图片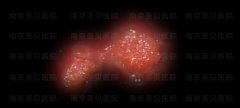 女性尖锐湿疣病的初期图片(内附
女性尖锐湿疣病的初期图片(内附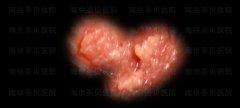 女性尖锐湿疣长这样!看你中招了
女性尖锐湿疣长这样!看你中招了