男性怎么判断尖锐湿疣
男性判断尖锐湿疣需结合症状观察、医学检查及风险评估,以下为详细判断步骤及注意事项:
一、症状观察:识别典型疣体特征
1.疣体形态
初期表现:单个或多个淡红色小丘疹,质地柔软,顶端尖锐,直径约1-3毫米。
进展期:丘疹逐渐增大至米粒至绿豆大小,表面凹凸不平,呈乳头状、菜花状或鸡冠状,部分可融合成片。
颜色变化:多为淡红色、粉红色或灰白色,若合并感染或出血,可能呈褐色、黑色或暗红色。
2.分布位置
常见部位:
外生殖器:龟头、冠状沟、包皮系带、阴茎体、尿道口。
肛周及会阴:肛门周围、阴囊、腹股沟。
特殊情况:
同性性行为者:可能累及直肠、肛管内(需通过肛门镜检查)。
口腔感染:极少数通过口交传播,表现为口腔黏膜或舌部疣体。
3.伴随症状
无自觉症状:多数患者无疼痛、瘙痒,仅在疣体较大或摩擦时感到异物感。
异常表现:
出血:疣体表面脆弱,摩擦或性行为后可能出血。
渗液:合并细菌感染时,疣体周围可能出现黄色分泌物或异味。
瘙痒/疼痛:继发湿疹或炎症时可能伴随。
二、医学检查:确诊尖锐湿疣的金标准
1.醋酸白试验(辅助诊断)
操作:医生用棉签蘸取3%-5%醋酸溶液涂抹可疑部位,3-5分钟后观察。
结果解读:
阳性:疣体及周围皮肤黏膜变白,边界清晰(但需注意假阳性,如炎症、皮肤损伤也可能变白)。
阴性:不能完全排除尖锐湿疣,需结合其他检查。
2.病理检查(确诊依据)
适用情况:疣体不典型、疑似恶变或反复复发者。
操作:局部麻醉后取少量疣体组织进行病理切片,显微镜下观察:
典型表现:表皮角质形成细胞空泡化(挖空细胞),真皮层炎症细胞浸润。
意义:可排除其他疾病(如鲍温样丘疹病、鳞状细胞癌)。
3.HPV检测(分型与风险评估)
方法:用棉拭子擦拭疣体表面或尿道口分泌物,检测HPV-DNA。
结果解读:
低危型(如HPV6/11):与尖锐湿疣高度相关,恶变风险低。
高危型(如HPV16/18):虽可引起尖锐湿疣,但更需警惕肛管、阴茎等部位的癌变风险(尤其同性性行为者)。
4.其他检查
肛门镜/阴道镜:怀疑肛管或尿道内疣体时使用。
TCT检查:男性罕见,但同性性行为者若合并HPV感染,建议定期筛查肛管细胞学变化。
三、风险评估:判断感染可能性
1.高危因素
性行为史:
无保护性行为(尤其是肛交、口交)。
多个性伴侣或性伴侣感染HPV/尖锐湿疣。
性伴侣有其他性传播疾病(如梅毒、淋病)。
免疫状态:
HIV感染、长期使用免疫抑制剂(如器官移植术后)。
糖尿病、恶性肿瘤等慢性疾病。
其他感染:合并生殖器疱疹、沙眼衣原体感染可能增加HPV感染风险。
2.需鉴别的疾病
珍珠状丘疹:
特点:沿冠状沟排列的针尖大小丘疹,颜色与皮肤一致,无融合趋势,长期无变化。
处理:无需治疗,属生理性变异。
鲍温样丘疹病:
特点:红褐色或色素性丘疹,表面光滑,多见于中青年,可能进展为鲍温病(皮肤原位癌)。
处理:需病理检查确诊,可激光或手术切除。
扁平湿疣:
特点:二期梅毒的典型表现,肛周或生殖器部位扁平湿润丘疹,表面糜烂,梅毒血清学试验阳性。
处理:青霉素治疗梅毒,疣体可自行消退。
皮脂腺异位症:
特点:针头大小黄白色丘疹,常见于包皮、龟头,无症状,组织学检查可确诊。
四、就医建议:及时诊断与治疗
1.何时就诊
发现生殖器或肛周可疑赘生物。
性伴侣确诊尖锐湿疣或HPV感染。
疣体快速增大、出血或合并疼痛、异味。
2.就诊科室
首选:皮肤性病科或泌尿外科。
特殊情况:肛管内疣体需挂肛肠科。
3.医生可能询问的问题
症状出现时间及变化情况。
性行为史(包括性伴侣数量、安全措施使用情况)。
既往性传播疾病史或免疫相关疾病史。
五、日常注意事项:预防与护理
避免自行处理:勿用剪刀剪除、药物腐蚀或手抠疣体,可能导致感染扩散或疤痕形成。
暂停性行为:治疗期间及创面愈合前避免性接触,防止交叉感染。
性伴侣同治:建议性伴侣同步检查HPV及尖锐湿疣,必要时共同治疗。
增强免疫力:健康饮食、适度运动、规律作息,有助于降低复发风险。
定期随访:治疗后3-6个月复查,监测复发或恶变迹象。
南京优嘉病毒疣医学研究所(www.hpv111.com)提醒:网站信息仅供参考,不作为临床诊疗依据!
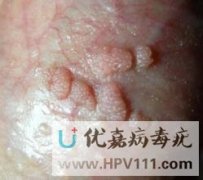



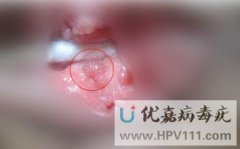


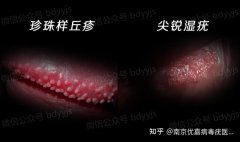 看图辨别男性珍珠疹和尖锐湿疣
看图辨别男性珍珠疹和尖锐湿疣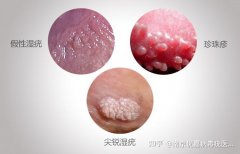 女性尖锐湿疣与假性区别图片
女性尖锐湿疣与假性区别图片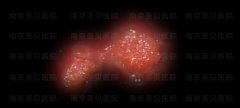 女性尖锐湿疣病的初期图片(内附
女性尖锐湿疣病的初期图片(内附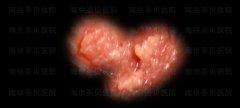 女性尖锐湿疣长这样!看你中招了
女性尖锐湿疣长这样!看你中招了