肛门里面有尖锐湿疣怎么查
肛门内部尖锐湿疣的检查需结合专业医疗手段,通过视诊、触诊及辅助检查综合判断。以下是具体检查方法及注意事项:
一、初步检查:视诊与触诊
肛门视诊
操作:患者取膝胸位或侧卧位,医生通过观察肛门周围皮肤及黏膜,初步判断是否存在外生性疣体(如乳头状、菜花状赘生物)。
局限性:仅能发现肛管下段及肛周皮损,对肛管内深部病变敏感性低。
肛门指诊
操作:医生戴手套涂抹润滑剂后,将食指缓慢插入肛门,触摸肛管内壁及直肠下端,感知是否有突起、肿块或粗糙感。
局限性:依赖医生经验,对微小或扁平疣体可能漏诊,且无法明确病变范围。
二、关键检查:肛门镜与电子肛肠镜
肛门镜(直肠镜)
原理:通过内置光源的硬质或软质镜管,直接观察肛管及直肠下端黏膜。
优势:
可清晰显示肛管内疣体形态、大小及分布。
发现早期微小病变(如直径1-2mm的丘疹)。
辅助定位活检部位。
操作:患者取左侧卧位,医生涂抹润滑剂后缓慢插入镜管,边观察边推进至直肠中段。
注意事项:检查前需排空粪便,必要时使用开塞露辅助;检查后可能出现短暂肛门坠胀感。
电子肛肠镜
原理:结合高清摄像头与图像处理技术,可放大黏膜细节并存储影像。
优势:
对扁平疣体或早期癌变识别率更高。
可打印报告供患者留存及复诊对比。
适用人群:反复发作、怀疑合并其他肛肠疾病(如痔疮、肛裂)者。
三、辅助检查:病理与病毒检测
病理活检
指征:
肛门镜发现可疑病变(如溃疡、不规则增生)。
疣体形态不典型(如扁平、色素沉着)。
需排除肛管癌或其他恶性肿瘤。
操作:在肛门镜引导下,用活检钳夹取部分组织送病理检查。
结果解读:
尖锐湿疣:表皮角质形成细胞空泡化、挖空细胞形成。
肛管癌:细胞异型性明显,核分裂象增多。
HPV检测
方法:
HPV-DNA检测:取肛管内分泌物或疣体组织,通过PCR技术检测HPV型别(如HPV6、11型等低危型)。
醋酸白试验:用3%-5%醋酸涂抹肛管内壁,3-5分钟后观察是否变白(辅助诊断,但需排除假阳性)。
意义:
明确病毒型别,指导治疗及预后评估。
监测复发(HPV持续阳性可能提示治疗不彻底或再感染)。
四、特殊情况处理
儿童或青少年
检查方式:因肛管较窄,需使用小号肛门镜或儿童专用镜管,动作轻柔以避免损伤。
心理支持:检查前向患儿及家长解释流程,缓解紧张情绪。
合并痔疮或肛裂
注意事项:
优先治疗痔疮或肛裂(如坐浴、外用药物),待症状缓解后再行肛门镜检查。
检查时避免过度牵拉,防止加重出血或疼痛。
五、检查后注意事项
观察症状:检查后24小时内可能出现少量出血或肛门坠胀感,若持续加重需及时就医。
保持清洁:检查后可用温水坐浴(每日1-2次,每次10-15分钟),促进黏膜修复。
避免性行为:检查期间及治疗未愈前应避免性接触,防止交叉感染。
南京优嘉病毒疣医学研究所(www.hpv111.com)提醒:网站信息仅供参考,不作为临床诊疗依据!
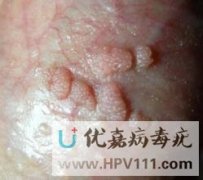



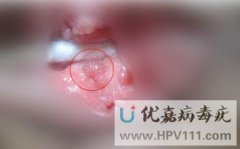


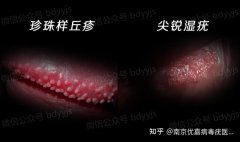 看图辨别男性珍珠疹和尖锐湿疣
看图辨别男性珍珠疹和尖锐湿疣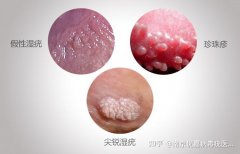 女性尖锐湿疣与假性区别图片
女性尖锐湿疣与假性区别图片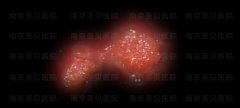 女性尖锐湿疣病的初期图片(内附
女性尖锐湿疣病的初期图片(内附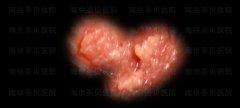 女性尖锐湿疣长这样!看你中招了
女性尖锐湿疣长这样!看你中招了